|
Разные: Ученые впервые сумели исследовать «рулевое колесо» нашего тела под нагрузкой
|
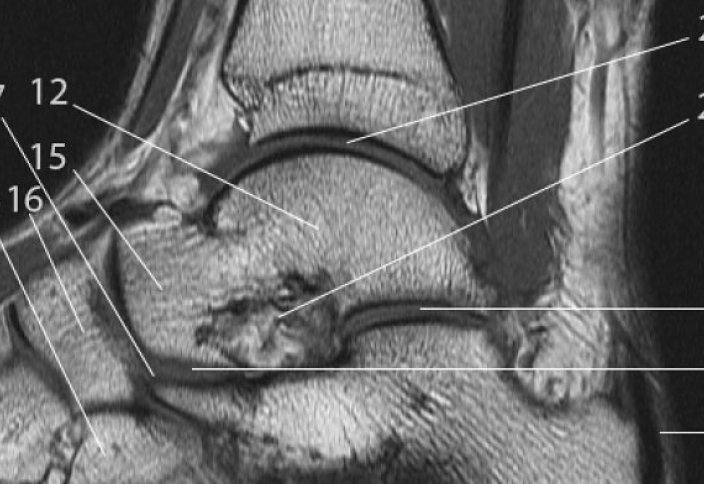
Ученым из Портсмутского университета (Великобритания) впервые удалось применить на людях методику трехмерной визуализации работы сустава при полной нагрузке без вмешательства в организм. Способ неинвазивный и не требует применения никаких датчиков. Предметом исследования стала сложнейшая часть стопы – подтаранный сустав, которые нередко называют «рулевым колесом» нашего тела.
Подтаранный сустав расположен ниже голеностопного сустава и состоит из двух костей: пяточной и таранной, соединенных связками. Он отвечает за движения конечности, вроде скручивания лодыжки, и за обеспечение жесткости, например, при беге или толкании предмета. До сих пор ученым не удавалось рассмотреть и изучить работу сустава в положении человека стоя, когда на сустав приходится весь вес его тела.

Визуализации удалось достичь при помощи компьютерной томографии (КТ) и «цифровой корреляции объема», при которой несколько изображений объединяются для получения общего комплекта моделей и их движения. Впервые медики смогли увидеть работу сустава фактически в реальном времени и во всех деталях. Технология проверена на ряде добровольцев и дала обнадеживающие результаты – все дефекты и отклонения легко обнаружить, установить взаимосвязь между ними, определить проблемные участки и методы воздействия на них.
Проблемы с подтаранным суставом традиционно недооцениваются, хотя для пожилых людей запущенный случай сходен по степени влияния на организм с тяжелыми болезнями сердца. Ни о каком качестве жизни при больных лодыжках и ступнях и речи не идет. Теперь же появился шанс, что врачи смогут подробно изучать проблемный участок и подбирать наилучшие способы лечения.
Ученые разработали эффективный метод лечения грыжи межпозвоночных дисков
Грыжи межпозвоночных дисков причиняют тяжелые физические страдания больным. В дополнение к этому, их лечение не всегда эффективно. Новая методика, разработанная командой ученых из США и Италии под руководством профессора Корнельского университета Лоуренса Бонассара поможет решить эту проблему.

Между каждым из наших позвонков находятся амортизирующие спинальные диски, представляющие собой хрящевые кольца, заполненные желеобразной массой – ядром. Грыжа межпозвоночного диска возникает тогда, когда в кольце образуется разрыв, через который ядро выпадает наружу и начинает давить на спинальные нервные окончания, причиняя сильную боль.
Хирургическое лечение в данном случае состоит в удалении выступающего ядра и зашивании разрыва в диске. Однако при этом диск остается в «сдутом» состоянии. Другой метод предполагает пополнение диска заменителем, который также может со временем просочиться через незащищенное отверстие.

Новый метод сочетает в себе пополнение с последующим «латанием». Он выполняется после дискэктомии, которая является стандартной процедурой при удалении просочившегося материала ядра.
Вначале в диск вводится гель гиалуроновой кислоты, который повторно заполняет его. Далее на разрыв наносится коллаген – рибофлавиновый гель. Он подвергается воздействию источника света высокой интенсивности, который активирует фоточувствительный рибофлавин.
В результате волокна коллагена соединяются друг с другом, формируя твердую заплату. Со временем клетки из окружающего кольца мигрируют в этот участок, постепенно замещая его естественной биологической тканью. Методика уже была успешно опробована на овцах.
В костях нашли новые кровеносные сосуды
Новооткрытые капилляры идут поперёк кости, помогая выйти из неё новорождённым клеткам крови.
Кости, как и всякие другие органы, должны дышать и питаться. И кислород, и питательные вещества даёт кровь, которая приходит к костям по кровеносным сосудам. Где именно находятся кровеносные сосуды? Во-первых, они идут в надкостнице – соединительнотканной оболочке, одевающей кость снаружи. Во-вторых, сосуды есть в так называемом компактном веществе. Кость состоит из менее плотного губчатого вещества, которое находится поглубже внутри кости, и более плотного компактного вещества вокруг губчатого. В компактном веществе есть специальные каналы, по которым проходят кровеносные сосуды, питающие клетки кости.
В губчатом же веществе мы часто обнаруживаем красный костный мозг, в котором рождаются новые клетки крови. Очевидно, что эти клетки должны как-то выходить в кровоток, то есть для них должны быть специальные сосуды. И если ввести внутрь кости какое-то лекарство (такая процедура называется внутрикостной инфузией), то мы вскоре увидим, что лекарство появилось в крови – то есть, очевидно, оно ушло из костей по каким-то сосудам. Но долгое время этих сосудов никто не видел – пока исследователи из Университета Дуйсбурга–Эссена и других европейских научных центров не попытались обнаружить их с помощью метода, делающего ткани прозрачными.
Про такие методы мы уже как-то рассказывали. Суть их в том, чтобы убрать всё, что рассеивает и поглощает свет, то есть в первую очередь липидные молекулы, и зафиксировать те структуры, которые мы рассчитываем увидеть. Когда таким образом сделали прозрачной одну из костей мышиной ноги, то оказалось, что в ней есть огромное число капилляров, идущих сквозь кость. Причём в капиллярах были, например, иммунные клетки нейтрофилы, которые родились в костном мозге и которые начали выходить из него в общий кровоток. Сами капилляры содержали характерные молекулы, по которым можно отличить артериальные и венозные сосуды. Число новых костных сосудов зависело от активности клеток, формирующих костную ткань, и от состояния самой кости – в статье в Nature Metabolism говорится, что у мышей с хроническим артритным воспалением в костях новые капилляры формировались в течение недели.
Есть ли у человека эти транскортикальные сосуды (trans-cortical vessels – TCV), как их назвали авторы работы? Видимо, да – как пишет портал LiveScience, один из исследователей провёл в аппарате для магнитно-резонансной томографии (МРТ) несколько часов, и на его МРТ-снимках можно было увидеть характерные отверстия в костной ткани. Самих сосудов по МРТ было не увидеть, но вкупе с другими данными (в том числе и с теми, которые были получены другими исследовательскими группами) полученные результаты позволяют с большой уверенностью говорить, что такие капилляры есть и в человеческих костях. Наши кости страдают от множества болезней, в том числе и аутоиммунных, и открытие новых кровеносных сосудов, скорее всего, должно помочь в лечении таких заболеваний.
Это не первый раз, когда, казалось бы, давно изученная анатомия человека преподносит сюрпризы. Мы как-то писали о том, что в мозге нашли представительство лимфатической системы, и что кровяные клетки рождаются не только в красном костном мозге и других «классических» органах кроветворения, но и в лёгких, и даже в кишечнике. И кто знает, какие ещё неведомые вещи откроются нам в нас самих по мере развития научных методов.
Жир снимает напряжение с сосудов
Жировая ткань вокруг крупных артерий помогает им сбрасывать механическое напряжение.
Кроме жира, который портит нам фигуру и который называется подкожным жиром, есть ещё жир, который облегает внутренние органы – он называется висцеральным жиром. Хотя висцеральный жир и не виден, так сказать, невооружённым глазом, он тоже может доставить много неприятностей: в прошлом году мы писали, что от висцерального ожирения усиливаются сердечно-сосудистые болезни.
Но это если говорить об ожирении; в норме же висцеральный жир выполняет разные нужные функции. Например, известно, что периваскулярная жировая ткань, которая окружает кровеносные сосуды, влияет на сосудистую мускулатуру. Мышечные клетки сосудистой стенки могут напрягаться и расслабляться, от чего сосуды становятся более или менее жёсткими, что, в свою очередь, влияет на кровяное давление. Напряжение и расслабление сосудистых стенок зависит от множества факторов, и периваскулярный жир тут тоже задействован: его клетки выделяют вещества, которые заставляют мышечную ткань сосудов как напрягаться, так и расслабляться.
Исследователи из Университета штата Мичиган описывают в Scientific Reports ещё одну важную функцию околососудистого жира – он усиливает релаксацию напряжений в сосудах. Стефани Уоттс (Stephanie W. Watts) и её коллеги решили проверить, как жир влияет на механические свойства сосудов, для чего брали грудную аорту крыс (точнее, фрагмент аорты), помещали в специальный прибор, сохраняющий ткани сосуда живыми, и начинали её растягивать в поперечнике. С течением времени, если действующая сила не менялась, механическое напряжение в аорте самопроизвольно уменьшалось – то есть происходила релаксация напряжения.
В одних случаях от аорты отделяли её жир, в других – оставляли при ней. Оказалось, что если жир оставался на сосуде, то аорта сбрасывала больше напряжения, чем когда жир удаляли. Те же самые результаты получились с верхней брыжеечной артерией.
Известно, что слишком жёсткие, неэластичные стенки сосудов – одна из причин повышенного кровяного давления, а повышенное давление – один из факторов, повышающих вероятность сердечных приступов, инсультов и т. д. Очевидно, жир вокруг сосудов отчасти помогает избежать подобных проблем, хотя здесь нужно ещё проверить, все ли крупные сосуды пользуются механическими плюсами от жировой оболочки, и сколько именно его нужно, чтобы сосуды эффективно избавлялись от напряжения. Всё-таки не будет забывать, что если жира становится слишком много, вред от него начинает перевешивать любую пользу.
Ученые нашли в кишечнике спусковой механизм аллергии на арахис
Американские исследователи выяснили, откуда берутся клетки, которые запускают аллергическую реакцию на арахис. Оказалось, что у аллергиков в кишечнике живут узнающие арахисовые белки В-лимфоциты (B-клетки), которые и вырабатывают IgE — иммуноглобулин, напрямую связанный с аллергией. Они появились из других местных В-клеток, которые переключились с производства безопасных классов антител на IgE. Вариабельные участки этих антител оказались похожи у разных пациентов, что говорит о том, что белки арахиса распознаются сходным образом. Результаты работы опубликованы в журнале Nature Immunology.
Аллергия на еду может иметь разные причины, но в большинстве случаев она связана с некорректной выработкой антител IgE, которые в норме предназначены для борьбы с паразитами вроде гельминтов. В комплексе с антигенами — кусочками белков гельминтов или например арахиса — они активируют тучные клетки и те в ответ мгновенно выбрасывают наружу запасы про-воспалительных молекул. Это служит сигналом к началу иммунного ответа, который при тяжелой форме аллергии может привести и к анафилактическому шоку. В норме IgE крайне малочисленны, но в крови аллергиков количество этих антител часто — не не обязательно — в несколько раз выше. Возможно, концентрация этих антител повышена и в местах встречи аллергенов и антител, но проверить это не всегда просто из-за короткой жизни IgE-продуцирующих клеток и сложностей с забором образцов.
Рамона Хо (Ramona Hoh) из Стенфордского университета и ее коллеги предположили, что в случае аллергии на еду встреча антител, тучных клеток и антигенов должна происходить где-то в желудочно-кишечном тракте. Чтобы это проверить, они использовали образцы биопсии желудка и двенадцатиперстной кишки 19 пациентов, страдающих аллергией на арахис. Они выяснили, что в образцах этих тканей количество клеток, производящих IgE, у аллергиков выше, чем у людей, у которых аллергии нет.
В-клетки с «неправильными» антителами могут накапливаться в ткани двумя путями. Первый подразумевает постоянное пополнение их числа извне, а второй — трансформацию уже живущих в ткани клеток, так что они переходят с производства одних иммуноглобулинов на другие. Чтобы определить какой из этих путей виноват в аллергии на арахис, исследователи нашли ближайших родственников клеток, которые синтезируют IgE в кишечнике. По результатам иммуносеквенирования ими оказались их соседи, кишечные В-клетки, специализирующиеся на выработке антител IgA. Это говорит о том, что в выработке IgE виноваты в основном не «мигранты», а перепрофилировавшиесяместные В-клетки.
Авторы статьи не только проанализировали репертуары В-клеток отдельных людей, но и сравнили их между пациентами. Формирование вариабельных участков иммуноглобулинов происходит у каждого человека независимо. У каждого свой уникальный набор антител, но часть их может быть похожа из-за конвергенции. Оказалось, что это справедливо и для антител, ответственных за узнавание белка арахиса Ara h2: похожие последовательности ДНК обнаружились у разных людей, причем как у аллергиков, так и у здоровых. При этом у здоровых эти последовательности участвовали только в «сборке» других классов антител. То есть для возникновения аллергии оказалось недостаточно «узнавать» белок арахиса. Клеткам для этого нужно переключиться с производства неаллергенных классов антител на IgE.
Пока в качестве спасения от аллергии на арахис предлагается использовать метод, аналогичный тем, что используются при ингаляционных аллергиях (например на пыльцу). Суть заключается в том, что пациент принимает аллерген долгое время в очень низких дозах, и иммунная система к нему привыкает. Тем не менее, первые испытания показали, что даже крошечные количества арахисового белка провоцируют сильную аллергическую реакцию, и такое лечение подходит не всем. В качестве альтернативы другие исследователи возлагают надежды на ингибиторы антител к арахисовым белкам. В данном случае они должны связываться с IgE, но не приводить к активации тучных клеток.

Кишечник делает кровь
Лимфоциты, которые формируются кроветворных клеток кишечника, помогают снизить вероятность отторжения после некоторых видов трансплантации тканей.
Стволовые клетки крови красного костного мозга производят все кровяные клетки – эритроциты, лейкоциты, тромбоциты и пр. Кроме того, некоторая часть лимфоцитов созревает в тимусе, лимфатических узлах и селезёнке, которые вместе с костным мозгом образуют кроветворную систему.
Однако клетки крови могут формироваться и в других органах. В прошлом году мы писали, что лёгкие служат фабрикой тромбоцитов, а также хранят в себе запас стволовых клеток крови, на случай, если костный мозг вдруг перестанет работать, как надо. На днях в Cell Stem Cell вышла статья, в которой исследователи из Колумбийского университета пишут, что кроветворная способность есть и у кишечника. Известно, что у больных, которым пересаживали кишечник от других людей, в крови появляются лимфоциты с вариантами генов от человека-донора. Авторы работы пять лет наблюдали за такими пациентами и пришли к выводу, что новые лимфоциты появляются из стволовых клеток крови, которые прячутся в донорской ткани.
Действительно, в кишечнике обнаружились и стволовые клетки крови, и клетки-предшественники Т-лимфоцитов (то есть такие клетки, в которых началась специализация в сторону конкретного типа клеток). В общей сложности в кишечнике их живёт столько, что после пересадки около 10% лимфоцитов в кровотоке можно отнести на их счёт гостевых стволовых клеток.
Правда, если говорить о тех людях, которые перенесли трансплантацию, то у них донорские стволовые клетки в кишечнике постепенно замещались собственными. Но при этом, что любопытно, между собственными иммунными клетками человека и иммунными клетками от донора происходил своеобразный диалог, в котором они учились толерантности по отношению друг к другу – то есть они не воспринимали друг друга как опасного чужака и не нападали друг на друга. Благодаря такой взаимной толерантности трансплантированная ткань могла спокойно прижиться на новом месте. Более того, чем больше стволовых клеток приходило вместе с пересаживаемым кишечником, тем меньше была вероятность отторжения.
Авторы работы полагают, что кишечные кроветворные клетки способны помочь не только при пересадке кишечника, но и при пересадке других органов и тканей – если с этими органами и тканями каким-то образом вводить в организм пациента ещё и порцию сопровождающих стволовых клеток от донора. Впрочем, о медицинских перспективах тут говорить рано и нужно дождаться результатов новых исследований.
Лёгкие делают кровь
Легкие не только делают половину всех тромбоцитов крови, они еще держат при себе запас стволовых клеток крови, которыми делятся с костным мозгом в случае нужды.
У млекопитающих клетки крови рождаются и созревают в нескольких местах: в первую очередь это костный мозг, затем селезенка, тимус и лимфатические узлы. Однако сотрудники Калифорнийского университета в Сан-Франциско совершенно неожиданно обнаружили еще один орган кроветворения – им оказались легкие. В статье в Nature Марк Луни (Mark R. Looney) и его коллеги пишут, что легкие служат фабрикой тромбоцитов, а также хранят в себе запас стволовых клеток крови, на случай, если костный мозг вдруг перестанет работать, как надо.
Тромбоциты получаются из мегакариоцитов – очень крупных клеток, от которых отшнуровываются куски цитоплазмы, и эти куски цитоплазмы и есть тромбоциты, необходимые для свертывания крови. Поначалу исследователи собирались изучить, как иммунная система в легких взаимодействует с циркулирующими по кровотоку тромбоцитами – для этого вывели специальных мышей, у которых тромбоциты светились зеленым. И вот, когда посмотрели на легкие таких мышей, то увидели в них мегакариоциты.
То, что они тут есть, знали и раньше, неожиданным же было то, что легочных мегакариоцитов оказалось много и что они здесь очень активно работали: за час они производили больше 10 млн тромбоцитов – то есть больше половины всех тромбоцитов у мышей формировалось не в костном мозге, а в легких. В дальнейшем выяснилось, что в лёгких находятся как клетки-предшественники самих мегакариоцитов, так и прочие стволовые клетки крови, общим числом примерно около 1 млн (на одну мышь).
Пересаживая легкие от одних мышей (у которых тромбоциты и мегакариоциты светились) к другим (у которых тромбоциты не светились), удалось выяснить, что мегакариоциты приходят в легкие из костного мозга, и что если пересадить легкие животному, у которого сильный недостаток тромбоцитов, то этот недостаток быстро восполнится. Причем после пересадки нормальный уровень тромбоцитов держался несколько месяцев, то есть мегакариоциты в пересаженных легких могут возобновляться довольно долго.
Более того, когда легкие пересаживали мышам, у которых костный мозг вообще плохо работал, то легочные запасы стволовых клеток перемещались в костный мозг и начинали производить там не только мегакариоциты, но и иммунные нейтрофилы, В-клетки и Т-клетки. (Кровяных стволовых клеток, кстати, в легких до сих пор и не видели.) Как именно мегакариоциты и стволовые клетки путешествуют между легкими и костным мозгом, не совсем понятно; очевидно, они подчиняются каким-то химическим сигналам, которые, надо думать скоро расшифруют. В легких стволовые клетки, по всей видимости, не могут превращаться в специализированные иммунные клетки, им для этого нужны особые условия костного мозга, но вот жить здесь они вполне могут.
Что значат полученные результаты для биологии и медицины, объяснять не надо. Если окажется, что и наши легкие тоже держат у себя стволовые клетки крови и производят тромбоциты, то, вероятно, это откроет новую страницу в медицине – управляя легочными запасами стволовых клеток, можно будет более эффективно лечить инфекционные болезни и разнообразные расстройства, связанные со слабым иммунитетом и с аномальной свертываемостью крови.













