|
Разные: Житель Китая создал лабораторию, где синтезирует лекарство для смертельно больного сына
|

Мужчина из Китая Сюй Вэй начал изучать фармакологию и химию, чтобы делать лекарство для своего смертельно больного сына. В стране его не производят, а поставки из США прекратились из-за пандемии.
Житель города Куньмин в южной провинции Юньнань, Сюй Вэй, узнал, что у его сына диагностировали редкое заболевание — болезнь Менкеса — это когда в организме происходит нарушение клеточного транспорта меди. Люди с таким диагнозом живут не более трех лет.
Ребенку ежедневно нужно принимать медный гистидин, но из-за пандемии коронавируса лекарство почти не доставляют из США в Китай. На местном уровне его не производят, так как это дорого стоит и нужно оформлять большое количество документов.
Сначала Сюй Вэй обратился к местными фармкомпаниями, но те заявили, что производство медного гистидина обойдется очень дорого, также неизвестно, как быстро будут готовы документы от регуляторов: их можно ждать годами.
Отец ребенка решил синтезировать лекарство самостоятельно, после того как экспериментальное лечение в клинике не помогло.
Я не учился в университете, но это не значит, что я не могу учиться сейчас. Я нужен своему сыну, я буду учиться и пробовать все возможные пути, чтобы спасти его.
Сюй Вэй, отец заболевшего мальчика
Мужчина купил лабораторное оборудование и записался на курсы по фармакологии и химии в местных вузах, чтобы обучиться производству лекарства, а также уметь проверять его качество.
Мужчина синтезирует препарат по описаниям из американских научных журналов: он переводил статьи самостоятельно, иногда по словам.

Домашняя лаборатория
Получившийся препарат Вэй испытал сначала на кроликах, после того как они выжили, он ввел его себе. Убедившись в его безопасности, китаец сделал инъекцию сыну. После этого, он отвез ребенка в клинику, чтобы исключить возможность осложнений.
Власти Китая знают о лаборатории и не препятствуют ее работе:
Он делает лекарство только для своего сына и полностью берёт ответственность на себя. Пока он не продаёт препарат другим, никакой опасности для граждан нет. Мы не станем вмешиваться.
Представители власти города Куньмин
Популяризация болезней и продвижение лекарств. Как фармацевтическая промышленность стимулирует медикализацию жизни
Является ли скорбь болезнью? Не придуманы ли некоторые болезни и не раздувается ли их значение для того, чтобы повысить спрос на лекарства? Почему передозировка обезболивающего стала причиной смерти сотен тысяч американцев? Илья Чикунов — о том, как бизнес изобретает новые способы почувствовать себя больным.
Фармацевтическую промышленность иногда обвиняют в «создании болезней» и намеренной медикализации людей. Стоит отметить, что в период пандемии COVID-19 в сочетании с растущей популярностью движения против вакцинации писать о «темной стороне» фармацевтической промышленности слегка рискованно. Обсуждение реальных злоупотреблений легко вырвать из контекста и превратить в очередную теорию заговора против так называемой Big Pharma — крупнейших фармацевтических компаний. Но это не повод игнорировать проблемы, связанные с ролью маркетинга лекарств в распространении медикализации. Стремление к доказательной медицине, а не реклама «фуфломицинов», поддержка беспристрастных научных исследований и корректировка стратегии фармацевтического маркетинга могли бы восстановить доверие к фармацевтической индустрии. Здесь мы попробуем разобраться, что такое медикализация, какая она бывает и как фармкомпании продвигают болезни для увеличения продаж.
Медикализация и фармацевтизация
Понятие медикализации вошло в литературу по медицинской социологии в 1970-х годах для определения «участия медицины в управлении обществом». Одна из самых емких формулировок принадлежит американскому социологу Питеру Конраду: «определение проблемы в медицинских терминах, обычно как болезни или расстройства, или использование медицинского вмешательства для ее лечения».
Фармацевтизация — это термин, обозначающий «процесс, посредством которого социальные, поведенческие или телесные состояния лечатся или считаются требующими лечения или вмешательства с помощью фармацевтических препаратов врачами, пациентами или теми и другими». Социологи изучали фармацевтику и фармацевтическую промышленность на протяжении многих лет, но только в 2000-х разработали концепцию, связанную с глобальными политическими, экономическими и медицинскими процессами. Сам термин «фармацевтизация» ввел в антропологию Марк Нихтер в 1989 году.
Исторически понятие медикализации связано с социологической критикой медицины, рассматриваемой как институт социального контроля.
Изначально медикализация выступала не нейтральным понятием, а скорее критическим, но с годами превратилась в описательную, а не оценочную категорию.
Появление термина «чрезмерная медикализация» показывает, что для многих исследователей сказать, что нечто-то было медикализировано, еще не означает ошибочности или неправильности произошедшего.
К многочисленным проявлениям медикализации можно отнести замену различных авторитетов медицинскими экспертами, переосмысление некоторых форм поведения, ранее считавшихся, например, грехами, как болезней, увеличение числа психических расстройств, рост потребления товаров для поддержания здоровья. Последний пример следует отнести и к другому социологическому явлению — фармацевтизации. Фармацевтизация понимается как часть следствий или как подкатегория медикализации. Этот термин описывает ситуацию, когда некое явление начинает рассматриваться не только как медицинская проблема, но как ситуация, требующая применения лекарственных препаратов. Неудивительно, что эффективный маркетинг и реклама со стороны фармацевтической промышленности, направленные на увеличение продаж лекарств, способствуют распространению медикализации. Поэтому фармацевтическая промышленность относится к основным факторам, подталкивающим медикализацию современного общества.
Действия компаний по производству лекарств ускоряют процессы фармацевтизации, но не являются ее главной или единственной причиной. Фармацевтическая промышленность работает в среде, которая уже медикализирована. Отношения между Big Pharma и медикализацией больше напоминают обратную связь, чем одностороннее влияние.
Фармацевтический маркетинг поощряет подход «таблетки — средство от всего», но общественная реальность, в которой здоровье считается одной из главных ценностей, формировалась не фармацевтическими компаниями.
Медикализация: pro et contra
Всё большее число форм поведения человека, его особенностей или проблем рассматриваются как медицинские, а не как социальные, политические, личные или религиозные вопросы. Это может вызывать и положительные, и отрицательные последствия. Эффекты, связанные с чрезмерной медикализацией, таковы:
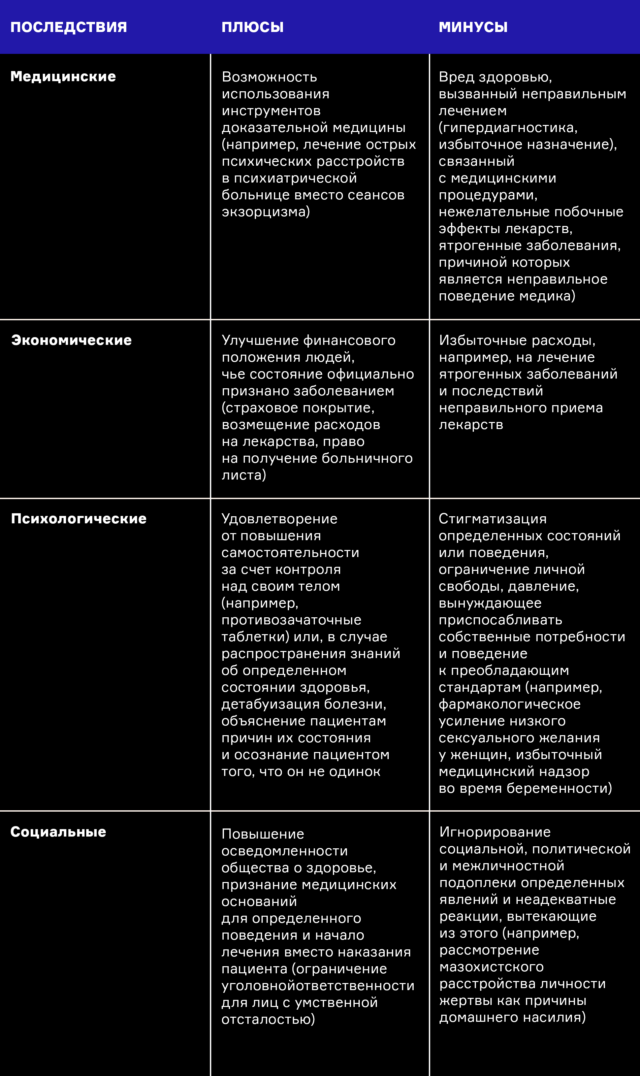
Поскольку как потенциальный ущерб, так и выгода значительны, крайне важно разграничение оправданной и вредной чрезмерной медикализации. Однако это не так просто. В социологии и философии медицины тянется старый и непрекращающийся спор о правильных определениях болезни и здоровья.
Альтернативный, прагматический подход к данной проблеме — вместо того чтобы спорить, является ли некое состояние настоящей болезнью, следует тщательно оценить, стоит ли включать конкретное состояние в сферу интересов медицины и почему.
Такой подход основан на оценке и сравнении следующих моментов: вред, причиняемый медикализированным состоянием; адекватность, эффективность и безопасность медицинских решений; пределы социальных ожиданий в отношении нормализации поведения индивида. То есть проводится сравнение медикализации некоего явления с альтернативными способами его понимания.
Между тем именно фармацевтическая промышленность активно участвует в создании общественного и медицинского дискурса о здоровье. В интересах фарминдустрии, чтобы проблемы воспринимались как медицинские и непременно требующие использования лекарств. Индустрия влияет на восприятие определенных проблем и продвигает свои инструменты для их решения. Фармацевтический маркетинг и рекламу лекарств иногда даже обвиняют в том, что они «создают болезни» и заставляют здоровых людей думать, что они больны. Насколько обоснованы подобные обвинения?
В биоэтической литературе такой тип обвинений обычно обозначается как «торговля болезнями» или «брендинг болезней». «Торговлю болезнями» можно описать как «расширение диагностических границ болезни по соображениям экономической выгоды». Такое «расширение» редко заключается в буквальном создании или выдумывании новых, ненастоящих болезней. Тем не менее фармацевтическая промышленность готова прилагать немалые усилия для роста потребления лекарств, и некоторые манипуляции включают изменение нашего представления о болезнях с целью продвижения соответствующих препаратов.
Стратегии «торговцев болезнями» условно делятся на следующие:
- медикализация обычных состояний, как в случае с облысением;
- позиционирование легких симптомов как серьезных, например синдром раздраженного кишечника;
- рассматривание личных или социальных проблем как медицинских, как в случае с социофобией (только 12% молодых людей, назвавших себя застенчивыми, соответствуют критериям социофобии);
- составление представления о рисках как о самостоятельном заболеваний, к примеру, остеопороз предлагают лечить до появления симптомов, пользуясь онлайн-калькулятором;
- завышение распространенности для максимизации потенциальных рынков, как в случае с эректильной дисфункцией
Приведенные выше стратегии представляются разумными, хотя использованные примеры многим покажутся спорными. «Торговля болезнями» — это реальная проблема, но не стоит делать поспешных выводов, таких как «остеопороз не надо лечить» или «синдрома раздраженного кишечника не существует». Такой синдром известен, но польза от большинства предлагаемых вариантов лечения слабо доказана.
Облысение у мужчин является физически доброкачественным, хотя его всё чаще называют «болезнью» на основании утверждений о том, что оно якобы вызывает глубокие страдания. Сверхмедикализация облысения, по данным метаанализа 37 исследований, подтверждается тем, что большинство работ, вероятно, имели коммерческое влияние (78%), представляли облысение как болезнь (77%), проводились на необъективных выборках (68%) и пропагандировали продукты или услуги для роста волос (60%), упуская ограничения (68%).
Психологи считают, что необходимо бороться с медикализацией облысения и позволить мужчинам сделать осознанный выбор, делать им что-то со своей лысиной или нет.
Таким образом, облысение скорее косметический и эстетический вопрос, чем болезненное состояние.
В случае эректильной дисфункции, которая, несомненно, доставляет мужчинам дискомфорт, нормальная медикализация давно переходит в высшую, но не лучшую степень, превращаясь в фаллоцентризм и игнорируя естественное возрастное снижение либидо или психоэмоциональные причины, не требующие лекарственного вмешательства. Эта медикализация продвигается урологами, медицинской промышленностью, СМИ и предпринимателями. Несмотря на предоставляемые мужчинам явные преимущества, она обладает серьезными недостатками — в плане разочарования в обещанной идеальной эрекции и постулирования ложного универсализованного и биологизированного видения сексуального опыта. При этом отрицаются иные сексуальные интересы женщин, отличные от фаллоцентрического сексуального сценария. Кроме того, искусственно повышенный спрос на препараты для улучшения эрекции стимулирует предложение контрафактных средств — 25% таких препаратов в развивающихся странах и до 50% в некоторых африканских и азиатских регионах, часто несоответствующих требованиям безопасности, содержат вредные химические примеси и болезнетворные бактерии. По оценкам некоторых источников, рынок поддельных лекарств от эректильной дисфункции составляет от 75 до 200 млрд долларов США.
Медикализация женского тела и его естественных процессов — отдельный и еще более яркий феномен. Сегодня к болезненным состояниям практически приравнивают предменструальный синдром, менструацию, беременность, роды и менопаузу. Также медикализируются сексуальность, внешний вид и настроение. Если исходить из этого, то быть женщиной — уже болезнь. Женщинам назначается почти 70% всех лекарств, они посещают врачей в четыре раза чаще, чем мужчины. Так женщины на протяжении жизни становятся ключевым рынком для фармацевтических компаний.
В настоящее время состояние, которое считается болезнью или расстройством, определяется различными медицинскими органами в ходе сложного процесса оценки. Разработка и корректировка Международной статистической классификации болезней и проблем, связанных со здоровьем (МКБ), или Диагностического и статистического руководства по психическим расстройствам (DSM) — многолетняя задача, в которой участвуют ученые-эксперты со всего мира. И одного лишь конфликта интересов или рыночного давления, оказываемого на процесс оценки, недостаточно для безапелляционного отрицания этих документов.
Популяризация заболеваний, например путем создания маркетингового нарратива о некотором состоянии и его распространенности, часто происходит уже после того, как болезнь включена в официальную классификацию.
Синдром беспокойных ног некоторое время называли вымышленным или придуманным заболеванием, но начали продвигать через много лет после его появления в МКБ-9, чтобы повысить спрос на лекарства. Тем не менее, чтобы оценивать какой-либо пример медикализации, нужны объективные и достоверные данные о конкретном заболевании, которые не всегда легко получить.
Фармацевтическая промышленность располагает многочисленными инструментами, которые при неправильном использовании могут исказить представление о болезнях и их лечении. Сюда относятся торговые представители, маркетинг лекарств среди врачей, прямая реклама, контент в интернете, кампании по повышению осведомленности о болезнях, спонсируемые медицинские ассоциации и сообщества пациентов, лоббирование, астротурфинг (имитация общественной поддержки), целевое медицинское образование, спонсируемые исследования, медицинские конференции и проплачивание медицинских экспертов — авторитетных лидеров общественного мнения. Ради прибыли все эти инструменты используются для преувеличения эффективности и безопасности лекарств, поощрения их несанкционированного применения (назначение не по утвержденным показаниям), снижения порогов диагностики заболеваний или распространения непроверенных данных о встречаемости болезни. Как справедливо отметили американские исследователи, «одна рука — научные подразделения индустрии — упорно работает над открытием новых эффективных и безопасных лекарств. Затем другая рука — отделы маркетинга — превращает хорошие лекарства в плохие, расширяя их фактическое применение за пределы надлежащей доказательной базы».
Медикализация горя
Историк и философ Иван Иллич, один из первых социальных критиков современной медицины, в книге «Немезида медицины» однозначно осудил общую идею медикализации боли. По его мнению, рассматривая боль только как медицинскую проблему, мы тщетно пытаемся уйти от того факта, что страдание — неизбежная часть человеческого существования. В прошлом сообщества имели различные культурные, религиозные, философские представления о роли боли в жизни. В наши дни, благодаря медикализации боли, любое страдание стало бесполезным и бессмысленным, а единственным оружием против нее выступают обезболивающие препараты.
Аргументы Иллича довольно спорны, и, согласно прагматическому подходу к медикализации, в случае физической боли она вполне обоснована, потому что:
1) боль причиняет вред;
2) признание физической боли проблемой не является примером неоправданного ограничения разнообразия индивидов ради нормализации;
3) медицина предоставляет наиболее адекватные методы понимания физической боли и ее причин;
4) медикализация боли обеспечивает наиболее эффективные и безопасные методы облегчения страданий.
Поэтому в целом медикализация физической боли может служить примером хорошей медикализации. Однако это не означает, что любая медицинская или фармацевтическая реакция на каждый вид душевных страданий будет одинаково оправданной.
С другой стороны, медикализация горя, особенно когда лишь короткая продолжительность горя представляется нормальной, иногда считается примером чрезмерной медикализации. Согласно DSM-IV, людям, понесшим тяжелую утрату, подходил диагноз большое депрессивное расстройство только в том случае, если симптомы были «чрезмерно тяжелыми или продолжительными», где продолжительность определялась как «более двух месяцев после смерти <близкого человека>». В DSM-IV то, что называется длительным расстройством горя или стойким комплексным расстройством, связанным с тяжелой утратой, признавалось в качестве отдельного психического состояния. Однако ограничение длительной депрессии после смерти близкого человека как продолжающейся более двух месяцев — спорное. Сегодня длительное расстройство горя не признано как отдельное психическое состояние с четкими диагностическими критериями. В одиннадцатом пересмотре Международной классификации болезней (МКБ-11), которая вводится в действие с января 2022 года, для подтверждения диагноза депрессия установлен порог в шесть месяцев, который очевидно превышает ожидаемые культурные, социальные или религиозные нормы, имеющиеся в конкретной культуре и контексте, а в DSM-V — два месяца.
Медикализация нормального горя стигматизирует и принижает нормальность и достоинство боли, искажает предполагаемую экзистенциальную обработку потери и подвергает многих людей ненужному и потенциально вредному медикаментозному лечению.
Диагностирование депрессии в ситуациях, когда человек испытывает горе, легко может стать навязываемым и служить продвижению соответствующих препаратов. Люди, которые лечат депрессию при помощи антидепрессантов, чаще сталкиваются с приступами депрессии в будущем, чем те, кто вообще не принимает лекарств, как показал метаанализ опубликованных исследований за почти 40 лет.
У пациентов с большим депрессивным расстройством, не принимающих лекарства, риск рецидива составляет 25%, в то время как у использующих антидепрессанты и затем прекращающих их прием риск достигает 42%. Так создается замкнутый круг из циклов назначения и отмены препаратов.
Возникает вопрос: есть ли смысл назначать лекарства тем, кто в них не нуждается, и вовлекать их в этот круговорот?
Сторонники медикализации горя согласны, что идеальных исследований, определяющих полный спектр нормальной депрессии и четких границ этого состояния, не проводилось. Эксперты считают, что вред, который может возникнуть, если обычное горе будет гипердиагностировано как БДР, меркнет по сравнению с вредом от пропуска диагноза большой депрессии. Учитывая, что завершенное самоубийство происходит в среднем примерно у 4% пациентов с БДР, гораздо больший вред будет нанесен пациентам, если побудить врачей исключать из категории БДР тех, у кого симптомы большой депрессии появились в течение двух месяцев после утраты близкого. Встречное обвинение к противникам медикализации — «нормализация» болезни.
Демедикализация горя не означает, что люди, которые долго пребывают в трауре, вообще не должны принимать антидепрессанты. Тем не менее медикализация тяжелой утраты в свете прагматического подхода считается спорной, поскольку причины страданий, связанных с горем, не являются медицинскими, а установление временных рамок для «нормального» горя может рассматриваться как чрезмерная стандартизация и патологизация индивидуального опыта.
Фармацевтический маркетинг, передозировки обезболивающими и продвижение «псевдозависимости»
Медикализация физической боли выступает примером «хорошей медикализации», и это означает, что боль справедливо вписывается в рамки медицины или лечится с помощью медицинского вмешательства. Однако это не значит, что каждая фармацевтическая реакция на любую физическую боль будет одинаково обоснованной: чтобы быть оправданной, она должна быть, помимо прочего, безопасной и эффективной по сравнению с имеющимися альтернативами. Лечение боли, вызванной, например, вывихом лодыжки, с помощью самых мощных обезболивающих средств не отвечает этим критериям.
Массовая реклама опиоидов в США в 1990-е годы привела к систематическому избыточному назначению сильнодействующих препаратов, что стимулировало кризис передозировки опиоидов — так называемую «опиоидную эпидемию». По данным Центров по контролю и профилактике заболеваний, с 1999 по 2019 год в США от передозировки рецептурными опиоидами умерло более 247 тысяч человек.
Этот всё еще не разрешившийся кризис здравоохранения имеет множество структурных причин, и фармацевтическая промышленность не единственная, кто виноват в нынешнем уровне смертности от передозировки (в настоящее время большинство смертей вызвано опиоидами, приобретенными на черном рынке). Однако после многочисленных судебных процессов, нескольких приговоров, признания вины и миллиардных штрафов уже хорошо задокументировано, что в маркетинговых стратегиях, используемых для продвижения некоторых опиоидных препаратов (например, OxyContin от компании Purdue Pharma или Subsys, продаваемый Insys Therapeutics), допускались многие из вышеупомянутых злоупотреблений. Среди них преувеличение эффективности и безопасности новых препаратов (в данном случае — утверждение, что опиоидные препараты вызывают меньшее привыкание, чем есть на самом деле) или поощрение назначений не по утвержденным показаниям (здесь — назначение препаратов, одобренных для лечения сильной боли при раке, для облегчения других, гораздо менее сильных видов боли). Для продвижения препаратов использовались многочисленные инструменты и стратегии: торговые представители фармацевтических компаний, спонсируемые организации пациентов, авторитетные лидеры общественного мнения и рекламные видеоролики, предназначенные для врачей и пациентов.
История маркетинга опиоидов служит интересным примером не только потому, что производители лекарств успешно стимулировали использование своих продуктов не по утвержденным показаниям, но и потому, что также пытались сформировать новое представление общественности и медицинского сообщества о лечении боли и зависимости от обезболивающих средств. Для этого некоторые производители лекарств занялись «раскруткой» нового медицинского состояния, названного псевдозависимостью.
Оригинальное понятие опиоидной псевдозависимости введено Дж. Дэвидом Хэддоксом и Дэвидом Вайсманом в описании клинического случая, опубликованном в журнале Pain в 1989 году. Общая идея псевдозависимости заключается в том, что пациент, получающий лечение опиоидами и демонстрирующий симптомы зависимости или синдром отмены, на самом деле не является зависимым, но нуждается в более сильной дозе опиоидов. Просто дайте больному еще немного наркотиков. В статье о псевдозависимости нет декларации о конфликте интересов, но один из авторов, Дэвид Хэддокс, в последующие годы сотрудничал с Purdue Pharma и был основным представителем компании по крайней мере с 2001 по 2018 год. По факту до 40% получающих хроническую опиоидную терапию приобретают расстройство, связанное с употреблением рецептурных опиоидов, и большинство смертельных случаев передозировки приходится на пациентов, принимавших опиоидные препараты по медицинским показаниям.
По результатам обзора статей, посвященных псевдозависимости до 2013 года, почти в половине изученных работ, которые раскрывали финансовую поддержку (9 из 22), указана компания Purdue Pharma. Из 12 публикаций, которые поддерживали и подробно анализировали псевдозависимость как истинное клиническое явление, в четырех указана поддержка фармкомпаниями. Ни в одной из шести работ, где выражалось несогласие или ставилась под сомнение конструктивная валидность псевдозависимости, не отмечена поддержка со стороны фармацевтической промышленности. Таким образом, псевдозависимость не проверялась и не подтверждалась эмпирически. Несмотря на отсутствие доказательств, подтверждающих ее существование как диагностируемого клинического явления с объективными признаками и специфическими методами лечения, термин широко распространился в англоязычной медицинской литературе.
Очевидно, что для многих пациентов, умирающих, страдающих от невыносимой боли, устойчивой к другим препаратам, страх перед зависимостью не будет веской причиной для отказа от приема сильнодействующих препаратов. Всё же риск привыкания гораздо более актуален для людей с хронической умеренной болью. Между тем некоторые опиоиды рекламировались как идеальное решение для таких пациентов. Твердые заверения некоторых производителей фармпрепаратов о низком риске привыкания («менее 1%») основывались на слабом научном фундаменте и рассуждениях о «псевдозависимости».
Другая типичная стратегия «торговли болезнями», которая применялась в истории продвижения опиоидов, может быть обозначена как астротурфинг и «отмывание информации». Астротурфинг заключается в финансировании действий или организаций, которые выглядят как восходящие, низовые движения для продвижения спонсорских идей. В случае с производителями лекарств эта практика часто основывается на финансировании организаций пациентов, различного рода ассоциаций, кампаний по охране здоровья или веб-сайтов, которые продвигают нарратив компании о данном заболевании и его лечении, но не сообщают о своих спонсорах или финансирующих организациях. Доверие к таким источникам информации основано на их кажущейся независимости, хотя на самом деле они служат звеньями в цепи сложной маркетинговой стратегии. Границы между беспристрастной информацией и рекламой намеренно размываются.
Конечно, актуальными и часто опасными для жизни проблемами остаются движение против вакцинации или теории заговора, связанные с Big Pharma. Однако чрезмерная медикализация и нагнетание информационного фона вокруг состояний, которые не являются болезнями или не требуют немедленной фармакотерапии, — тоже реальные проблемы. Важным шагом к разрешению этой ситуации стало раскрытие спонсоров научных исследований и регулирование конфликта интересов. Но недооцененным остается то, как фармацевтическая промышленность влияет на общественный и научный дискурс о болезнях, а также как Big Pharma влияет на организации, принимающие решения по официальным классификациям болезней и руководствам по клинической практике, которые должны быть максимально объективны, независимы, беспристрастны и научно достоверны.